Przeziębienie u niemowlaka i starszych dzieci to powszechne schorzenie o łagodnym przebiegu. Choć rzadko prowadzi do powikłań, często pogarsza samopoczucie najmłodszych i powoduje znaczny dyskomfort. Co na przeziębienie u dzieci jest skuteczne? Jakie domowe sposoby na przeziębienie u najmłodszych warto wypróbować?
Ospa wietrzna - objawy, przebieg, powikłania u dzieci i dorosłych
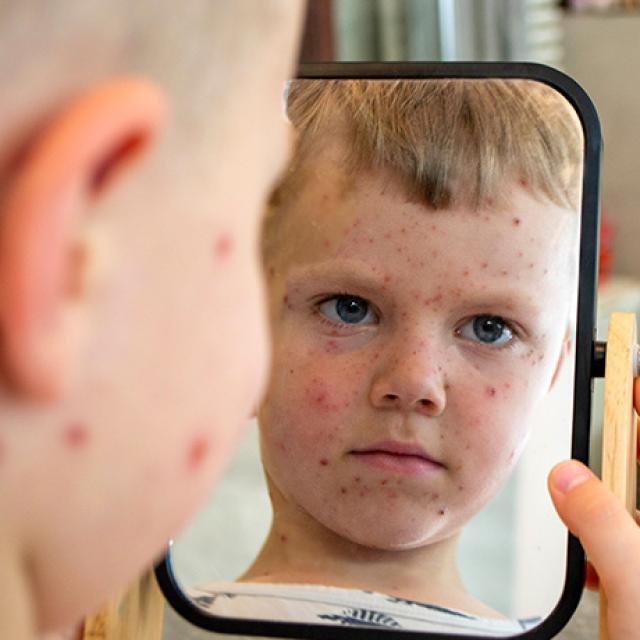
Ospa wietrzna to jedna z najpowszechniejszych chorób wieku dziecięcego. Nie mniej jednak na ospę mogą chorować również dorośli, chociaż u nich zwykle infekcja przebiega znacznie ciężej. Ospa wietrzna stanowi zagrożenie w ciąży, jest również niebezpieczna dla niemowląt. Jak objawia się ospa? Ile trwa i jak wygląda jej leczenie?
1. Ospa wietrzna u dzieci i dorosłych – co to za choroba?
4. Ospa wietrzna - profilaktyka
Ospa wietrzna u dzieci i dorosłych – co to za choroba?
Ospa wietrzna to infekcja pierwotna wywołana przez wirusa - Varicella zoster (VZV). Patogen ten cechuje się nawet 90% zakaźnością. Co oznacza, że na 10 osób mających kontakt z osobą zakażoną, aż 9 zostanie zainfekowanych i jeśli nie zostali oni zaszczepieni bądź nie przebyli ospy wcześniej istnieje duże prawdopodobieństwo, że zachorują.
Transmisja wirusa zachodzi drogą kropelkową, poprzez kontakt z zanieczyszczonymi przedmiotami lub z matki na płód przez łożysko. Wirus przedostaje się do krwi i wędruje do węzłów chłonnych, w których się namnaża, a następnie dostaje się do skóry. Ospa wietrzna pierwsze objawy daje zwykle po około 2 tygodniach od zainfekowania. Okres inkubacji wirusa może wynosić nawet 21 dni, a w tym czasie brak jest jakichkolwiek symptomów ospy.
Pacjent po przebyciu ospy uzyskuje trwałą odporność. Chociaż zdarzają się sporadyczne przypadki ponownego zachorowania. Po zakończonej infekcji pierwotnej wirus Varicella zoster w stanie uśpienia przebywa w komórkach zwojowych korzeni grzbietowych. Przy ponownej jego aktywacji manifestuje się w postaci półpaśca, pęcherzykowatej wysypki umiejscowionej na obszarze unerwionym przez dany uszkodzony zwój nerwowy.
Najwięcej zakażeń VZV odnotowuje się wśród dzieci w wieku 4 – 9 lat. Zdarza się także ospa wietrzna u dorosłych, w przypadku gdy nie mieli oni wcześniej styczności z wirusem poprzez szczepienie lub przechorowanie. Co więcej infekcja przebiega u nich znacznie ciężej, a powikłania po ospie występują częściej i są poważniejsze.
Co więcej ospa wietrzna u niemowlaka, pacjentów z upośledzoną odpornością, w trakcie leczenia immunosupresyjnego, z chorobami nowotworowymi, hematologicznymi oraz w przypadku kobiet w ciąży stanowi poważne zagrożenie.



Ospa wietrzna – objawy
Najbardziej charakterystycznym objawem ospy jest wysypka. Zanim jednak nastąpi etap skórny choroby pojawiają się pierwsze objawy ospy wietrznej, tzw. prodromalne, trwające do 2-óch dni to:
- stan podgorączkowy,
- zmęczenie,
- brak apetytu,
- pogorszenie samopoczucia,
- bóle głowy.
Oprócz wymienionych wyżej niespecyficznych symptomów dochodzą również katar, ból gardła i inne objawy związane z typową infekcją dróg oddechowych. Bywa to mocno mylące, a jest to okres kiedy chory mocno zaraża osoby z otoczenia.
Następnie dochodzi do pojawienia się typowych wykwitów skórnych. Zatem jak wygląda ospa? Początkowo występują one w formie plamek na ciele, następnie grudek i pęcherzyków, aż przyjmują one postać odpadających strupków. Co ważne zmiany skórne pojawiają się w 2-3 rzutach, więc na całym ciele mogą występować krostki na innym etapie i o nieco innym wyglądzie. Wysypką może być zajęte całe ciało, w tym również owłosiona skóra głowy oraz błony śluzowe. Najwięcej krostek występuje na tułowiu, a najmniej na kończynach. Dużym problemem jest uporczywy świąd towarzyszący powstałym wykwitom. Wraz z pojawieniem się wysypki mocno wzrasta temperatura ciała, a pacjent odczuwa ogólne zmęczenie i bóle mięśniowe. Ospa wietrzna - ile trwa choroba i jak długo utrzymują się objawy? Wszystko zależy od nasilenia infekcji i ilości wykwitów skórnych. Objawy mogą ustępować już po tygodniu, ale niekiedy potrzeba nawet 3 tygodni na pełne wyleczenie po ospie.
Ospa wietrzna - kiedy zaraża osoba chora? 1 – 2 dni jeszcze przed wystąpieniem wysypki, czyli na etapie niespecyficznych objawów poprzedzających fazę skórną choroby. Niekiedy ciężko skorelować obniżony apetyt u dziecka lub gorsze samopoczucie z objawem przepowiadającym znacznie poważniejszą chorobę. Generalnie należy izolować chorego dopóki nie zaschną wszystkie pęcherzyki na skórze, ale według specjalistów po 5. dobie trwania wysypki nie ma ryzyka zarażenia. Skoro w zasadzie po tygodniu choroby pacjent nie jest źródłem zakażenia i w miarę dobrze się czuje to czy z ospą można wychodzić na dwór? Jeśli wszystkie pęcherzyki są zastrupiałe i jest sprzyjająca pogoda to nie ma przeciwwskazań do wyjścia z domu. Zwykle jest to możliwe po około 2 tygodniach choroby. Należy również pamiętać, aby nie eksponować strupków po ospie na słońce, ponieważ może dojść do pojawienia się blizn na ciele.



Ospa wietrzna – leczenie
Ospa wietrzna jest chorobą wirusową, więc podstawą postępowania terapeutycznego, jak w przypadku innych tego typu infekcji jest leczenie objawowe. Stosuje się zatem leki przeciwgorączkowe i przeciwświądowe oraz dba się o higienę skóry, szczególnie w miejscach z wykwitem, aby nie dopuścić do nadkażenia wysypki. Sięgając po środki na gorączkę w przypadku ospy warto pamiętać, że lekiem pierwszego wyboru są preparaty z paracetamolem. Zwykle podawany dzieciom podczas infekcji ibuprofen nie sprawdzi się podczas ospy wietrznej, ponieważ może zwiększać ryzyko skórnych powikłań bakteryjnych.
W ospie wietrznej stosuje się również leki przeciwwirusowe z acyklowirem. Substancja ta podana do 72 godzin od wystąpienia pierwszych objawów ospy wietrznej skraca czas trwania choroby oraz zmniejsza intensywność wykwitu skórnego. Nie jest jednak preparatem przepisywanym wszystkim pacjentom. Acyklowir na ospę zalecany jest dla:
- młodzieży i osób dorosłych, zagrożonych ryzykiem ciężkiego przebiegu ospy wietrznej,
- pacjentów zarażonych w wyniku intensywnego kontaktu z chorym (m.in. domownicy),
- wcześniaków, u których ospa wystąpi do 6. miesiąca życia,
- pacjentów z obniżoną odpornością,
- noworodków z objawami pojawiającymi się między 5. a 12. dniem życia,
- osób z atopowym zapaleniem skóry,
- pacjentów cierpiących na inne schorzenia, szczególnie gdy wymagają one leczenia sterydowego.
Jeśli chodzi o środki łagodzące świąd, to są to głównie preparaty do zastosowania zewnętrznego, np. łagodząca pianka PoxClin. Obecnie odchodzi się do stosowania pudrów płynnych z mentolem lub substancjami miejscowo znieczulającymi, ponieważ ich aplikacja może utrudniać gojenie się wyprysków i sprzyja tworzeniu się blizn po ospie. W określonych przypadkach lekarz może przepisać lek przeciwświądowy dostępny na receptę, zwykle jest to preparat z hydroksyzyną.
Ważne jest natomiast pielęgnowanie wysypki podczas ospy. Można kąpać dziecka np. w lekko różowym roztworze nadmanganianu potasu lub przecierać pęcherzyki delikatnym środkiem antyseptycznym np. z oktenidyną.

Ospa wietrzna – profilaktyka
Oczywiście nieocenionym sposobem na zablokowanie wniknięcia wirusa do organizmu jest przestrzeganie zasad higieny. Regularne mycie rąk, niewkładanie brudnych przedmiotów do buzi to chociaż trudne do wyegzekwowania zasady wśród dzieci powinny być im wpajane od najmłodszych lat. Chociaż z drugiej strony ze względu na wysoką zakaźność wirusa ospy ciężko jest mówić o unikaniu zainfekowania.
Skuteczną metodą zapobiegania chorobie oraz powikłaniom jest szczepienie na ospę wietrzną. Nie jest to jednak szczepienie obowiązkowe, a dodatkowe i w wielu przypadkach odpłatne. W niektórych miastach dzieci uczęszczające do żłobka są objęte refundacją szczepionki po okazaniu zaświadczeniu z placówki. Szczepienie obejmuje 2 dawki, a odstęp pomiędzy nimi musi wynosić co najmniej 6 tygodni. Pierwszą dawkę szczepionki należy podać między 13. a 23. miesiącem życia dziecka, a kolejną najlepiej do ukończenia przez malucha 2. roku życia lub wtedy gdy jest to możliwe. Jak pokazują statystyki w wielu krajach – ilość zachorowań, powikłań i hospitalizacji znacznie spada gdy szczepienia przeciwko ospie są obowiązkowe, co udowadnia ich wysoką skuteczność.
Szczepionkę przeciw ospie wykorzystuję się również, aby zapobiec lub zmodyfikować przebieg choroby w przypadku osób po ekspozycji na wirusa. Postępowanie tego typu dotyczy m.in. dzieci po 9. miesiącu życia najlepiej do 72 godzin od kontaktu z wirusem.
Co więcej w określonych przypadkach, np. ciężarne narażone na kontakt z wirusem, jako profilaktykę poekspozycyjną stosuje się swoistą immunoglobulinę (gotowe przeciwciała) przeciwko wirusowi Varicella zoster w czasie do 96 godzin od potencjalnego zakażenia.
Powikłania po ospie
Sam przebieg choroby u kilkuletnich dzieci bywa łagodny i ogranicza się do pojawienia się kilku krost na ciele i podwyższonej temperatury, która ustępuje po 2 dniach. Nie mniej jednak ospa wietrzna objawy u dorosłych daje znacznie bardziej nasilone i dłużej się utrzymujące. Samo przechorowanie stanowi odporność na całe życie, więc czemu lepiej jednak nie dopuszczać do zachorowań na ospę, a tzw. „ospa party” wśród maluchów są tak mocno krytykowane przez specjalistów? Wszystko przez powikłania po ospie u dzieci, nastolatków i dorosłych.
Jakie powikłania po ospie najczęściej występują?
- Zakażenia bakteryjne zmian skórnych, wywołane głównie przez paciorkowce grupy A oraz gronkowca złocistego - naciek zapalny, ropnie, ropowica, martwicze zapalenie powięzi róża, liszajec zakaźny (dalsze powikłania zakażeń skórnych mogą zakończyć się nawet sepsą).
- Wtórne infekcje dróg oddechowych – zapalenie płuc, opłucnej, oskrzeli oraz ucha środkowego.
- Powikłania neurologiczne – zapalenie opon mózgowo – rdzeniowych, mózgu, móżdżku, rdzenia kręgowego, ataksja, udar niedokrwienny mózgu, polineuropatie, porażenie nerwu twarzowego, pozagałkowe zapaleniu nerwów wzrokowych.
- Problemy kardiologiczne – zapalenie mięśnia sercowego, wsierdzia, arytmia,
- Zaburzenia w obrębie układu pokarmowego – zakażenia żołądkowo – jelitowe, zapalenie wątroby.
- Powikłania inwazyjne – zapalenie mięśni, kości, stawów, powięzi, sepsa.
- Dysfunkcje narządu wzroku - zapalenie spojówek, powiek, błony naczyniowej.
Poważnymi powikłaniami może skończyć się zakażenie wirusem ospy w ciąży. W przypadku zainfekowania w pierwszym trymestrze ciąży ryzyko uszkodzenia płodu wynosi do 10%. Dochodzi wówczas do wewnątrzmacicznego zahamowania rozwoju płodu, zagrożone jest jego życie. Gdy dziecko w życiu prenatalnym zostało zainfekowane wirusem ospy to rodząc się cierpi na zespół ospy wrodzonej. Przychodzi ono na świat z niską masą urodzeniową, bliznami na skórze, deformacjami kończyn, niedowładami, porażeniami, zanikiem mięśni, zaburzeniami widzenia, a nawet zanikami kory mózgowej. Powikłania po ospie u dzieci zarażonych w ciąży to duże zagrożenie dla ich zdrowia i życia, podobnie jak i dla samego przebiegu ciąży.
Chociaż ospa uznana jest za powszechną chorobę wieku dziecięcego lepiej bardzo ostrożnie podejść do jej leczenia i możliwie długo izolować chorego. Groźne dla zdrowia powikłania stanowią duży problem wśród pacjentów po ospie oraz wśród zakażonych kobiet w ciąży. Dlatego lepiej unikać zachorowania dzięki skutecznej szczepionce.
Bibliografia:
- Mierzejewska A., Jung A.; Ospa wietrzna u dzieci; Pediatr Med Rodz 2012; 8 (4): 329-334.
- Rekomendacje zespołu ekspertów dotyczące stosowania dwudawkowego schematu szczepień przeciw ospie wietrznej; Pediatr Pol 2010; 85 (3): 243–250.
- Wysoczański Ł.K. i inni; Ospa wietrzna i półpasiec u kobiet w ciąży i połogu; Varia Medica 2019; 3 (3): 213–220.
- https://www.mp.pl/pacjent/choroby-zakazne/choroby/zakazenia-wirusowe/165511,ospa-wietrzna-u-doroslych